خطير فيروس ايبولا قد يصل الشرق الاوسط
تنويه:::نعتذر عن قساوة الصور لكن لأهمية الموضوع و الخطورة المتعلقة به
فايروس الايبولا
يوجد حاليا حالة تفشي لفايروس الايبولا والذي يضع كل واحد منا في خطر. وقد بدء المرض بالانتشار في الشرق الاوسط واسيا واوربا وامريكا ... بعد ان كان مقتصر على غرب افريقيا
الرجاء المساعدة في تثقيف جميع من حولكم عن طريق إرسال هذه الرسالة لجميع جهات الإتصال الخاصة بكم ..
ما هو فايروس إيبولا؟
انه الفيروس الذي يهاجم نظام الدم لدى الشخص
إيبولا هي ما يسميه العلماء الحمى النزفية - والتي تعمل عن طريق جعل ضحاياها ينزفون من في أي مكان في الجسم تقريباً. وعادة ينزف الضحايا حتى الموت.
الإيبولا شديد العدوى؛ ينتقل عبر
الإتصال مع سوائل الجسم
مثل الدم والعرق واللعاب والمني أو إفرازات الجسم الأخرى.
الإتصال مع سوائل الجسم
مثل الدم والعرق واللعاب والمني أو إفرازات الجسم الأخرى.
فيروس إيبولا ليس هوائي (لاينتقل عن طريق الهواء).
قاتل للغاية فحوالي 90٪ من الناس الذين يصابون بالإيبولا سوف يموتون منه.
إنه واحد من أعنف الأمراض في العالم،
حيث يقتل في بضعة أسابيع فقط.
إنه واحد من أعنف الأمراض في العالم،
حيث يقتل في بضعة أسابيع فقط.
هو مرض غير قابل للعلاج (أي علاج):
الإيبولا لا يوجد له علاج معروف وعادة ما يتم علاج أعراض المرض لدى الضحايا مع أمل خافت في التعافي.
الإيبولا لا يوجد له علاج معروف وعادة ما يتم علاج أعراض المرض لدى الضحايا مع أمل خافت في التعافي.
كيف لي أن أعرف إذا كان هناك شخص لديه فيروس إيبولا؟
• الحمى
• الصداع
• الإسهال
• القيء
• الضعف العام
• آلام العضلات والمفاصل
• آلام في المعدة
• فقدان الشهية
• الصداع
• الإسهال
• القيء
• الضعف العام
• آلام العضلات والمفاصل
• آلام في المعدة
• فقدان الشهية
طرق حماية نفسك:
• اغسل يديك بالصابون وقم بذلك كثيرا. يمكنك أيضا استخدام المطهر وتجنب
الإتصال الجسدي الذي لا لزوم له مع الناس.
• اغسل يديك بالصابون وقم بذلك كثيرا. يمكنك أيضا استخدام المطهر وتجنب
الإتصال الجسدي الذي لا لزوم له مع الناس.
■ قيد نفسك بالطعام الذي أعدتته بنفسك.
■ قم بتطهير محيطك فالفيروس لا يمكن له
البقاء على قيد الحياة في وجود المطهرات والحرارة وأشعة الشمس المباشرة والمنظفات والصابون.
البقاء على قيد الحياة في وجود المطهرات والحرارة وأشعة الشمس المباشرة والمنظفات والصابون.
قم بتنظيف شامل:
• إذا كان لديك حيوانات قم بتبخير المكان ورشه بالمطهرات
• يمكن أن تكون القوارض حاملة لفيروس إيبولا.
• قم بتعقيم بيئتك والتخلص من اي جثث او مخلفات بعد الرش
• للعلم جثث الموتى تنقل الإيبولا.
• لا تلمسهم دون قفازات واقية أو الأفضل من ذلك تفاديها تماماً.
• إذا كان لديك حيوانات قم بتبخير المكان ورشه بالمطهرات
• يمكن أن تكون القوارض حاملة لفيروس إيبولا.
• قم بتعقيم بيئتك والتخلص من اي جثث او مخلفات بعد الرش
• للعلم جثث الموتى تنقل الإيبولا.
• لا تلمسهم دون قفازات واقية أو الأفضل من ذلك تفاديها تماماً.
كيفية حماية نفسك:
• استخدم قفازات واقية إذا كنت
يجب أن تهتم أو تقترب من شخص كنت تشك أن لديه فايروس الإيبولا.
• استخدم قفازات واقية إذا كنت
يجب أن تهتم أو تقترب من شخص كنت تشك أن لديه فايروس الإيبولا.
تقرير:
• قم بالإبلاغ حين تشتبه في وجود الأعراض في نفسك أو أي شخص آخر على الفور.
بدون تأخير!
• قم بالإبلاغ حين تشتبه في وجود الأعراض في نفسك أو أي شخص آخر على الفور.
بدون تأخير!
قم بتثقيف الجميع:
• أخبر جيرانك،
الزملاء والموظفين (أي شخص حقا)
و كن أكثر أمانة عندما تقوم بتثقيف الجميع . .
• أخبر جيرانك،
الزملاء والموظفين (أي شخص حقا)
و كن أكثر أمانة عندما تقوم بتثقيف الجميع . .
اللهم اجرنا يارب واحمينا .
شرح مفصل :
يوجد على الأقل حوالي 18 نوع من الفيروسات من الممكن أن يتسبب كل منها فى حدوث متلازمة الحمى الفيروسية النزفية viral hemorrhagic fever syndrome, وأحد هذه الأنواع هو فيروس الإيبولا Ebola virus. و يشترك فيروس الإيبولا مع كل هذه الأنواع فى الآتي:
- أنه من الأمراض التي تنتقل من الحيوان إلى الإنسان zoonoses.
- أنه يتكون من الحمض النووي الريبى RNA.
- وأيضا أنه يسبب ضرر للأوعية الدموية الدقيقة microvasculature بالجسم (مثل الشعيرات الدموية capillaries والشرايين الدقيقة arterioles والأوردة الدقيقة venules) مما يؤدى إلى زيادة النفاذية الوعائية increased vascular permeability.
أنواع فيروس الإيبولا
هناك أربعة أنواع من فيروس الإيبولا وكلها تقع ضمن عائلة فيلوفيريدى Filoviridae. وقد سميت أربعة فروع من الفيروس باسم البلد التي ظهرت فيه سواء تسببت فى مرض للإنسان أو الحيوان, وقد كان فيروس إيبولا زائير Ebola virus Zaire و فيروس إيبولا السودان Ebola virus Sudan, مسئولين عن معظم حالات الوفيات التي سببتها العائلة الشعيرية من الفيروسات filoviruses, أما الفرع الناشئ من فيروس إفريقي African-derived Ebola virus فيسبب مرض شديد, و باستثناء حالتين من المرض أصيبوا بالمرض فى كوتيفوار Ebola virus Côte-d'Ivoire, فإن نسبة الوفيات كانت من 65 إلى 89 بالمائة, أما الفرع الرابع هو فيروس إيبولا رستون Ebola virus Reston والذي تم عزله أول مرة سنة 1989 من قرد تم استيراده من مصدر فلبيني, وفي سنة 1992 تم عزل فيروس مماثل من نفس المصدر الفلبيني بإيطاليا.
هناك أربعة أنواع من فيروس الإيبولا وكلها تقع ضمن عائلة فيلوفيريدى Filoviridae. وقد سميت أربعة فروع من الفيروس باسم البلد التي ظهرت فيه سواء تسببت فى مرض للإنسان أو الحيوان, وقد كان فيروس إيبولا زائير Ebola virus Zaire و فيروس إيبولا السودان Ebola virus Sudan, مسئولين عن معظم حالات الوفيات التي سببتها العائلة الشعيرية من الفيروسات filoviruses, أما الفرع الناشئ من فيروس إفريقي African-derived Ebola virus فيسبب مرض شديد, و باستثناء حالتين من المرض أصيبوا بالمرض فى كوتيفوار Ebola virus Côte-d'Ivoire, فإن نسبة الوفيات كانت من 65 إلى 89 بالمائة, أما الفرع الرابع هو فيروس إيبولا رستون Ebola virus Reston والذي تم عزله أول مرة سنة 1989 من قرد تم استيراده من مصدر فلبيني, وفي سنة 1992 تم عزل فيروس مماثل من نفس المصدر الفلبيني بإيطاليا.
وحتى الآن لم يحدد مصدر العدوى الأصلي reservoir للفيروس, وإن كان هناك دراسة فى زائير سنة 1996 على الخفافيش كان من نتائجها أن الفيروس يتكاثر على أنسجتها دون أن يموت.
تولد المرض
بعد العدوى بالفيروس يتكاثر الفيروس, وفي الحالات القاتلة يكون هذا التكاثر مصحوب باستجابة مناعية غير مؤثرة ineffective immunological response. وفي دراسة لحالات من العدوى لم تظهر عليها أعراض asymptomatic infection وجد أن تفاعل مناعي قوي يحدث خلال تكاثر الفيروس, أما فى الحالات التي حدث بها وفاة بعد العدوى كان هذا التفاعل المناعي غير موجود.
ومن المعروف أن فيروس الإيبولا يغزو و يتكاثر و يحطم الخلايا البطانية للأوعية الدموية vascular endothelial cells, و يصاحب ذلك حدوث التخثر المنتشر داخل الأوعية الدموية disseminated intravascular coagulation, وهذا قد يساهم فى إحداث النزيف الذي يميز العديد من حالات عدوى الإيبولا. و العدوى فى الإنسان و غير الإنسان تكون مصحوبة بتكاثر الفيروس فى الأنسجة, و يكون هذا التكاثر مصحوب بموت بؤري للخلايا شديد severe focal necrosis و منتشر, و أكثر ما يحدث ذلك فى الكبد, و هناك حامض نووي ريبي صغير يكون موجود فى جسم الفيروس وهو ما يسمى فيريونات Virions, و يكون عدد كبير منها موجود في أنسجة العائل و دمه فى حالات العدوى القاتلة, و تكون أنسجته و سوائل جسمه معدية جدا و ذلك بسبب وجود هذا الحامض النووي الريبى.
وفي الفترة من سنة 1994 إلى 1997 حدث فى جابون Gabon ثلاث تفشيات للمرض متعاقبة (و كانت نسبة الوفيات من 60 إلى 74 بالمائة) .
طريقة العدوى


تنتقل عدوى الإيبولا المشتقة من أصل إفريقي من عائل غير معروف (من المحتمل أن يكون الخفاش) للإنسان أو الحيوان, عن طريق الاتصال المباشر بسوائل الجسم مثل اللعاب و الدم و الأنسجة الأخرى الملوثة بالفيروس. كما تنتقل العدوى من إنسان لآخر, كما يحدث لمقدمي الخدمة من أهل أو عاملين بمهنة الطب أو التمريض أو المعامل أو الذين يجهزون الموتى - الذين أصيبوا بالمرض - للدفن.
و المراحل الأخيرة من المرض تكون مصحوبة بنسبة عالية من الفيريون virion (حامض نووي ريبي صغير يكون موجود فى جسم الفيروس) في سوائل الجسم و أنسجته و خاصة الجلد, و يصبح الأشخاص الملامسين للمرضى بدون حماية مانع صحيحة معرضين لخطر العدوى بدرجة عالية, كذلك اللعاب من الممكن أن ينقل العدوى. وقد كان أول تفشي تم تسجيله فى يامبوكو Yambuku فى زائير سنة 1976, حيث أصيب بالعدوى 316 شخص, كما كان أكبر تفشي لوباء تم تسجيله حتى الآن سنة 1995 وقد أصيب فيه 318 شخص, وقد أدى إدخال المرضى إلى المستشفى فى الزيادة من انتشار الوباء و ذلك بسبب قلة استعمال الموانع الصحيحة للحماية من انتقال العدوى, مثل القفازات و الأردية المانعة للتلوث بالسوائل و الصرف الصحي الصحيح و استعمال و إعادة استعمال الأجهزة الطبية الملوثة, و خاصة الإبر و الحقن, وقد أدى كل ذلك إلى انتشار عدوى بالمستشفى وقد تم احتواء العدوى فقط بعد الاستعمال الكافي لموانع العدوى و الحماية و بعد تعديل طقوس دفن الموتى بطريقة تكفل حماية القائمين بالدفن.
وعلى خلاف الإيبولا أسيوية المنشأ Asian-derived Ebola (إيبولا رستون Reston strain) - والتي تم تعقبها إلى مصدر فلبيني للقردة – فإن الإيبولا أفريقية المنشأ African-derived strains, يبدو أنها تنتشر أكثر عن طريق الاتصال المباشر, أكثر منها عن طريق التنفس, أما بالنسبة لإيبولا رستون فقد تبين أنها تنتشر بين الحيوانات, ومن الممكن أن تنتقل من حيوان لإنسان عن طريق التنفس, ولكن لا تنتقل من إنسان لإنسان, و يكون المعرضين لها هم العاملين بالمختبرات الذين يأخذون عينات من الحيوانات المصابة, أو مع الفيروس عند أخذ عينات من أنسجة الحيوانات المصابة, وعند عمل اختبار مزرعة.
وفي يناير 2008 تم الإعلان عن تفشي جديد للإيبولا فى منطقة من أوغندا Uganda, وهي منطقة بنديبوجيو Bundibugyo, و يعتقد المهتمين أن هذا الوباء بدأ فى أغسطس 2007, وقد أصيب 124 شخص فى هذا الوباء توفى منهم على الأقل 35 مريض, و يعتقد الباحثين أن الفيروس المتسبب يختلف عن الأربعة فروع المعروفة مسبقا من الفيروس, وهم مهتمين بإجراء مزيد من الفحوص قبل التأكد وإعلان أن هناك فرع جديد من الفيروس.
الأعراض
هناك تاريخ مرضي للتعرض للذين أصيبوا بالإيبولا, فهذا التعرض يكون من نوعين:
- تعرض لعدوى أولية من خلال الذهاب إلى مناطق استيطان الإيبولا مثل منطقة جنوب الصحراء الكبرى الإفريقية و خاصة جمهورية الكونغو الديمقراطية و المعروفة سابقا بزائير و السودان و الجابون و الكوتيفوار Côte d'Ivoire. (كما بالخريطة لأسفل)

ولأن المخزن الطبيعي natural reservoir أو المصدر الطبيعي للإيبولا لم يمكن التعرف عليه حتى الآن, فإنه قد يكون التعرض لحشرات, أو حيوانات, أو نبات, أو بقايا مرضية, قد يكون كل ذلك له علاقة بنقل المرض, وقد لوحظ أن التعرض السابق للغابات الإفريقية الاستوائية هو أكثر تكرار فى مرضى الإيبولا عن التعرض السابق لعمل فى مدن فى نفس المناطق.
- تعرض لعدوي ثانوية, وهذا يعنى التعرض للعدوى من إنسان إلى إنسان, أو من حيوان إلى إنسان, و مثال انتقال العدوى من إنسان إلى إنسان, هو انتقال العدوى للذين يقدمون الرعاية للمرضي من أهل, أو فئات طبية, أو الذين يقومون بدفن الموتى الذين أصابهم المرض, و مثال انتقال العدوى من حيوان لإنسان, العدوى التي تنتقل إلى العاملين فى مجال تقديم الرعاية للحيوان, و مثال هؤلاء الذين يصابون بإيبولا رستون و لكن دون أن يظهر عليهم أعرض.
العلامات
تعتمد العلامات على مرحلة المرض الذي يأتي فيها المريض للفحص الطبي . ففي بداية المرض يعانى المريض من ارتفاع درجة الحرارة و التهاب البلعوم كما يظهر طفح جلدي على شكل بقع و حليمات maculopapular rash, و يكون الطفح أكثر وضوحا على ذوى البشرة البيضاء عنه فى ذوى البشرة الداكنة, و احمرار بملتحمة العين على الجانبين. أما في المرحلة المتأخرة من المرض فتكون سحنة المريض غير معبرة expressionless hippocratic facies, وعند هذه النقطة من المرض ينزف المريض من أي موضع يحدث فيه ثقب فى الأوردة أو الأغشية المخاطية.

تعتمد العلامات على مرحلة المرض الذي يأتي فيها المريض للفحص الطبي . ففي بداية المرض يعانى المريض من ارتفاع درجة الحرارة و التهاب البلعوم كما يظهر طفح جلدي على شكل بقع و حليمات maculopapular rash, و يكون الطفح أكثر وضوحا على ذوى البشرة البيضاء عنه فى ذوى البشرة الداكنة, و احمرار بملتحمة العين على الجانبين. أما في المرحلة المتأخرة من المرض فتكون سحنة المريض غير معبرة expressionless hippocratic facies, وعند هذه النقطة من المرض ينزف المريض من أي موضع يحدث فيه ثقب فى الأوردة أو الأغشية المخاطية.

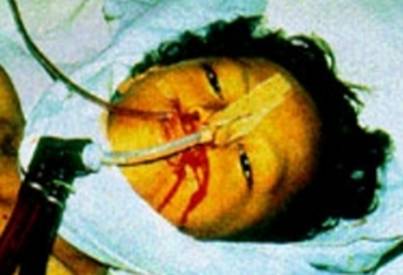
ومن الجدير بالذكر أنه لوحظ أن معظم حالات تفشي الوباء سنة 1976 قد أصيبت بنزف, بينما نصف الحالات فقط هى التي أصيبت بنزف فى وباء سنة 1995. وقد لوحظ أن علامات التهاب عضلة القلب Myocarditis, وتجمع سوائل بين خلايا النسيج الرئوي pulmonary edema, تكون موجودة فى المرضى فى المراحل الأخيرة للمرض. وفي النهاية يموت المريض وهو يتنفس بسرعة وبصورة غير طبيعية tachypneic, و بهبوط فى الدورة الدموية hypotensive, و امتناع للبول anuric, و غيبوبة coma.
سير المرض
تكون فترة الحضانة فى النوع إفريقي المنشأ من 3 إلى 8 أيام عند التعرض لعدوى أولية, و تكون فترة الحضانة أطول قليلا عند التعرض لعدوى ثانوية, و مع ذلك فإن فترات حضانة من 19 إلى 21 يوم قد لوحظت. و يكون بداية ظهور الأعراض مفاجئ, و أهمها الصداع الشديد (عند من 50 إلى 74 من الحالات) و ألم بالمفاصل و العضلات (عند 50 إلى 79 بالمائة) و ارتفاع بالحرارة مع وجود أو عدم وجود قشعريرة (عند 95 بالمائة) و فقدان للشهية (عند 45 بالمائة) و الوهن أو الضعف asthenia (عند 85 إلى 95 بالمائة).
و الأعراض المتعلقة بالجهاز الهضمي, و تشمل آلام البطن (عند 65 بالمائة) و غثيان و قيئ (عند 68 إلى 73 بالمائة) ويعقب ذلك إسهال (عند 85 بالمائة). و أعراض متعلقة بالأغشية المخاطية مثل التهاب ملتحمة العين (عند 45 بالمائة) و ألم أثناء البلع odynophagia أو صعوبة البلع (عند 57 بالمائة) و نزف من مواقع متعددة بالقناة الهضمية, و النزف من مواقع الوخز (عند 40 إلى 50 بالمائة ). و الطفح الجلدي الذي يتقشر عند المرضى الناقهين (عند 15 بالمائة). أما المرضى الذين تسوء حالتهم فيلاحظ عليهم فى الغالب سرعة التنفس و الصدمة و عدم إفراز بول وتبلد العقل obtunded.
وقد لوحظ وجود زغطة (فواق أو حازوقة) فى الحالات القاتلة من الإيبولا فى وباء سنة 1976 و وباء سنة 1955, والتي حتى الآن غير معروف آلية حدوثها, وفي تفشي إيبولا فى الكونغو لوحظ أن العلامة الوحيدة التي ميزت الباقون على قيد الحياة من الذين ماتوا كانت سرعة التنفس بصورة غير طبيعية.
الفحوص والتحاليل
في المرحلة الأولى من المرض يوجد نقص فى الصفائح الدموية و نقص فى عد كرات الدم البيضاء و الخلايا الليمفية, و بعد أيام تزيد كرات الدم البيضاء من النوع المتعادل Neutrophilia كما تحدث زيادة فى إنزيم أسبرتات أمينو ترانسفيراز aspartate aminotransferase و إنزيم الأنين أمينو ترانسفيراز alanine aminotransferase, كما يكون البليروبين Bilirubin فى المعدل أو تحدث فيه زيادة بسيطة. و مع بداية امتناع البول يحدث زيادة باليوريا و الكرياتنين.
وفي المرضى الذين تسوء حالتهم يحدث ارتفاع لمستوى الحموضة بالدم metabolic acidosis, و التي تكون وراء حدوث سرعة التنفس بصورة غير طبيعية, والتي يكون فيها زيادة التنفس محاولة تعويضية. و أكثر التحاليل المستخدمة للتشخيص هو اختبار الوميض الغير مباشر indirect immunofluorescence test, و كذلك يتم عزل الفيروس و عمل مزرعة للأنسجة و يعتبر عزل الفيروس الخاص بالإيبولا ذو مخاطر عالية, و يتم ذلك فى مختبرات محدودة فى العالم.
ومن الاختبارات التي تستخدم لتشخيص الإيبولا اختبار الأنسجة الكيميائي المناعي immunohistochemical test, والتي يستخدم فيها عينات من جلد الموتى تم وضعها فى مادة الفورمالين, و هذا الاختبار عالي الأمان, و الحساسية, و معين specific, و يمكن استعماله للتشخيص و المراقبة surveillance. كما تشمل اختبارات الدم تحديد الفيروس كجسم غريب عن طريق enzyme-linked immunosorbent assay - ELISA. و أكثر اختبار كان مستخدم فى الماضي لتأكيد التشخيص هو اختبار الجسم المضاد المشع الغير مباشر (indirect fluorescent antibody test (IFAT, و حاليا تم تطوير و استخدام اختبارات أخرى للتشخيص مثل الإليسا ELISA و اختبار المناعة الإشعاعي radioimmunoassay و اختبار النظائر المشعة للأجسام و الأجسام المضادة radioimmunoprecipitation و اختبار تحديد الأجسام المضادة Western blot assay. و حديثا يستخدم اختبار الأجسام المناعية إم an immunoglobulin M (IgM) ELISA وجي IgG ELISA كاختبارات حساسة و معينة.
فحص الأنسجة
بالرغم من أن الفيروس من الممكن أن يصيب كل الأنسجة إلا أن لديه ميل للخلايا البطانية للشرايين endothelial cells و خلايا الكبد و الخلايا البلعمية وحيدة النواة mononuclear phagocytes, و تكاثر الفيروس يكون مصحوب بانتشار موت بؤري للخلايا extensive focal necrosis, و يكون ذلك بصورة شديدة فى الكبد و الطحال و الغدد الليمفية و الكلى و الرئتين, وفي نهاية المرض تنفصل بطانة الأمعاء وتسقط.
خطورة المرض
تصل نسبة الوفيات للحالات التي تصاب بهذا الفيروس إلى حوالي 88 بالمائة .
العناية الطبية


- لا يوجد فى الوقت الحاضر علاج له كفاءة فى علاج حمى الإيبولا النزفية.
- الأدوية المضادة للفيروسات مثل الريبافرين Ribavirin لا تفيد فى علاج حمى الإيبولا النزفية.
- تم استخدام بلازما المرضى الناقهين في العلاج لثمانية من المرضى فى وباء الكونغو سنة 1995 و مات منهم شخص واحد.
- أربعة من العاملين بالمعامل بروسيا تعرضوا للعدوى بالفيروس, و تم إعطاؤهم أجسام مضادة مشتقة من الماعز a goat-derived anti-Ebola immunoglobulin, بالإضافة إلى ألفا إنترفيرون human alpha-2 interferon وقد تحسن الأربعة.
- العلاج الداعم للمرضى من المحافظة على توازن السوائل و الأملاح بالجسم و الغذاء الجيد و الراحة يفيد المريض.
- يجب تقديم العناية مع الانتباه الشديد لاستعمال الحواجز المانعة للعدوى.
- كل سوائل الجسم من دم, و لعاب, و بول, و براز تكون معدية جدا, و يجب التعامل معها بحذر شديد من خلال حواجز و موانع العدوى.

- المرضى الذين ماتوا متأثرين بالإيبولا يجب سرعة دفنهم مع اقل ملامسة لهم قدر الإمكان و ضمن إطار الأخذ بحواجز العدوى ( كما هو موضح بالصورة أعلاه).
- مازال العلماء يبذلون الجهود فى مجال العلاج التجريبي و مثال ذلك اختبار تطعيمات على حيوانات التجارب أو الأجسام للمضادة المستمدة من الماعز.






تعليقات
إرسال تعليق